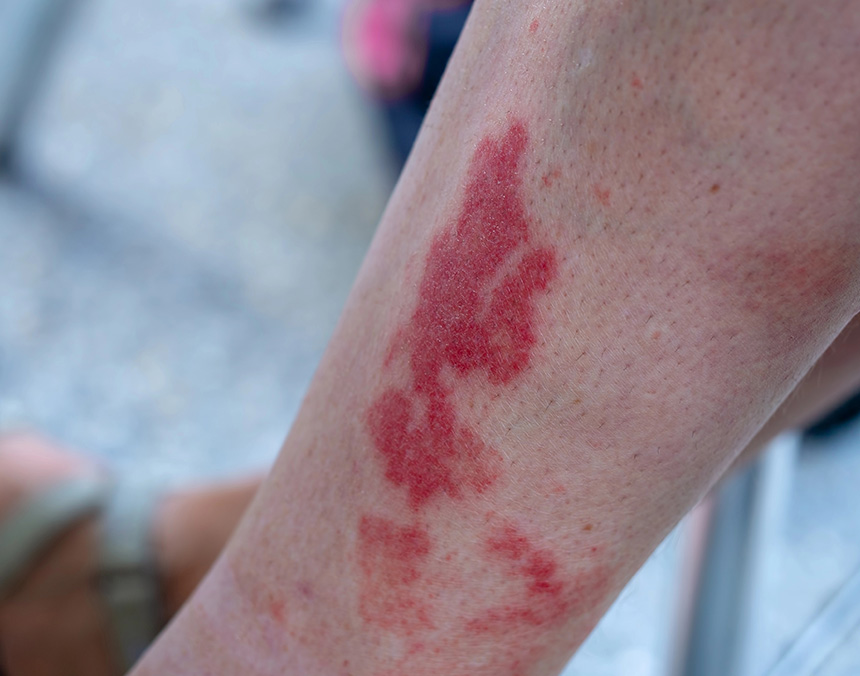
La vasculitis se refiere a un grupo de enfermedades caracterizadas por la inflamación de los vasos sanguíneos.
Esta inflamación puede afectar arterias, venas y capilares, reduciendo el flujo sanguíneo hacia los órganos y tejidos, y causando daños significativos en función de los vasos afectados y la gravedad de la inflamación.
¿Qué es la vasculitis?
La vasculitis es una inflamación que afecta las paredes de los vasos sanguíneos. Esta inflamación puede provocar el engrosamiento o debilitamiento de las paredes vasculares, generando un estrechamiento que limita el flujo de sangre o, en casos graves, puede llevar a la formación de aneurismas (dilataciones de los vasos) o incluso a la ruptura de los mismos.
Dependiendo del tamaño y tipo de vaso afectado, la vasculitis se puede clasificar en distintos tipos, que van desde formas leves, con síntomas localizados, hasta tipos más graves que afectan órganos vitales.
Causas de la vasculitis
Las causas de la vasculitis no siempre son concisas, pero se cree que puede desencadenarse por diversos factores:
- Reacciones autoinmunes: En muchos casos, el sistema inmunitario ataca por error a los vasos sanguíneos, como ocurre en enfermedades autoinmunes como el lupus o la artritis reumatoide.
- Infecciones: Algunas infecciones virales y bacterianas pueden provocar vasculitis.
- Medicamentos y toxinas: Ciertos medicamentos, toxinas o productos químicos pueden desencadenar una reacción inflamatoria en los vasos sanguíneos.
- Factores genéticos: La predisposición genética puede influir en el riesgo de desarrollar vasculitis en algunas personas.
- Otras enfermedades: Algunas enfermedades, como el cáncer, pueden aumentar el riesgo de desarrollar vasculitis.
Tipos de vasculitis
La vasculitis se clasifica en función del tamaño de los vasos afectados: grandes, medianos o pequeños. Algunos tipos específicos de vasculitis incluyen:
- Vasculitis de grandes vasos:
- Arteritis de células gigantes: Afecta principalmente las arterias del cuello y la cabeza, siendo más común en personas mayores.
- Arteritis de Takayasu: Suele afectar las arterias más grandes, como la aorta, y es más común en mujeres jóvenes.
- Vasculitis de vasos medianos:
- Poliarteritis nodosa: Inflama las arterias medianas y puede afectar varios órganos, especialmente el riñón, el sistema digestivo y la piel.
- Enfermedad de Kawasaki: Afecta principalmente a niños y puede involucrar las arterias coronarias, lo que genera complicaciones cardíacas.
- Vasculitis de vasos pequeños:
- Granulomatosis con poliangeítis (GPA): Antes conocida como granulomatosis de Wegener, afecta las vías respiratorias, riñones y vasos pequeños.
- Púrpura de Henoch-Schönlein: Causa inflamación de los vasos sanguíneos en la piel, intestino y riñones, y es más común en niños.
- Vasculitis leucocitoclástica: Afecta los vasos pequeños de la piel y se presenta principalmente como erupciones cutáneas.
Síntomas de la vasculitis
Los síntomas de la vasculitis varían según el tipo, la localización y la gravedad de la inflamación. Algunos síntomas comunes son:
- Fiebre y malestar general: La inflamación puede causar fiebre, fatiga y malestar.
- Dolor muscular y articular: Los pacientes suelen experimentar dolor muscular y articular que puede variar en intensidad.
- Pérdida de peso: La inflamación crónica puede llevar a la pérdida de peso.
- Problemas de la piel: Erupciones, manchas rojas o púrpuras (púrpura), llagas o úlceras en la piel.
- Problemas respiratorios: Tos, dificultad para respirar o síntomas similares a los de una infección respiratoria.
- Dolor abdominal y problemas digestivos: La inflamación de los vasos sanguíneos en el sistema digestivo puede causar dolor abdominal, náuseas y vómitos.
- Síntomas neurológicos: Pueden presentarse problemas de visión, dolores de cabeza y, en casos graves, accidentes cerebrovasculares.
Diagnóstico de la vasculitis
El diagnóstico de la vasculitis puede ser complejo y generalmente implica un enfoque multidisciplinario, ya que sus síntomas pueden imitar a otras enfermedades. Algunas de las pruebas de diagnóstico comunes son:
- Análisis de sangre: Ayudan a identificar inflamación (mediante la velocidad de sedimentación globular y la proteína C reactiva) y autoanticuerpos (como los ANCA, asociados a ciertos tipos de vasculitis).
- Análisis de orina: Puede detectar proteínas o sangre, lo que sugiere inflamación en los riñones.
- Pruebas de imagen: Las radiografías, tomografías computarizadas (TC), ecografías y resonancias magnéticas (RM) ayudan a visualizar la inflamación en los vasos sanguíneos.
- Biopsia: La biopsia de tejido afectado (como la piel, el riñón o los pulmones) permite un análisis directo de los vasos sanguíneos para confirmar la presencia de inflamación.
- Angiografía: Permite observar los vasos sanguíneos en áreas específicas del cuerpo mediante el uso de un medio de contraste, siendo útil en la identificación de áreas afectadas.
Tratamiento de la vasculitis
El tratamiento de la vasculitis depende del tipo y gravedad de la enfermedad, así como de los órganos involucrados. Las opciones de tratamiento son:
- Corticosteroides: Medicamentos que ayudan a reducir la inflamación. Aunque son efectivos, pueden tener efectos secundarios importantes con el uso prolongado.
- Inmunosupresores: En casos más graves, se pueden usar medicamentos inmunosupresores para reducir la actividad del sistema inmunológico.
- Biológicos: Medicamentos biológicos pueden ser utilizados en ciertos tipos de vasculitis que no responden a otros tratamientos.
- Terapia de soporte: Puede incluir el manejo de los síntomas específicos y tratamiento de las complicaciones. Esto puede involucrar diálisis en caso de afectación renal o el uso de anticoagulantes para evitar coágulos.
- Cirugía: En casos de daño extenso en los vasos, puede ser necesaria una cirugía para reparar vasos sanguíneos dañados o remover áreas de tejido afectado.
Complicaciones de la vasculitis
La vasculitis puede llevar a diversas complicaciones, especialmente cuando afecta a órganos importantes o cuando el tratamiento no es efectivo. Algunas de las complicaciones son:
- Daño orgánico permanente: Los órganos afectados pueden sufrir daño irreversible si el flujo sanguíneo no se restablece a tiempo.
- Aneurismas: La inflamación crónica puede debilitar las paredes de los vasos, provocando aneurismas que pueden llegar a romperse.
- Infecciones: Los medicamentos inmunosupresores pueden debilitar el sistema inmunológico, aumentando el riesgo de infecciones.
Prevención y pronóstico
La prevención de la vasculitis es complicada, ya que la mayoría de las formas son autoinmunes o tienen causas desconocidas. Sin embargo, algunas medidas pueden ayudar a reducir el riesgo o el impacto de la enfermedad:
- Control de enfermedades subyacentes: Mantener bajo control enfermedades autoinmunes o infecciones que puedan desencadenar vasculitis.
- Revisión médica periódica: Las personas con enfermedades autoinmunes deben realizarse chequeos médicos regulares para detectar signos tempranos de vasculitis.
- Adopción de hábitos saludables: Llevar una dieta equilibrada, hacer ejercicio regularmente y evitar el consumo de tabaco y alcohol puede fortalecer el sistema inmunológico y mejorar la salud general.
El pronóstico de la vasculitis depende de varios factores, incluidos su tipo, rapidez del diagnóstico y eficacia del tratamiento. Muchas formas de vasculitis pueden ser controladas con tratamiento adecuado, permitiendo a los pacientes llevar una vida relativamente normal. Sin embargo, en algunos casos, la enfermedad puede ser crónica o requerir tratamiento de por vida.
La vasculitis es una enfermedad compleja que puede afectar a personas de todas las edades y que requiere de un enfoque diagnóstico y terapéutico cuidadoso. Su tratamiento depende del tipo y gravedad, y el seguimiento médico es crucial para evitar complicaciones a largo plazo. Con un diagnóstico temprano y un manejo adecuado, muchos pacientes pueden controlar la vasculitis y minimizar el impacto en su calidad de vida.